薬を服用すると、それがどのように吸収され、体内を巡り、効果を発揮し、そして最終的に体外に排出されるのか…?この一連の流れは「薬物動態」と呼ばれ、特に「ADME(吸収、分布、代謝、排泄)」という4つの要素に分けられます。薬が効果を発揮するためには、このADMEプロセスを理解することが不可欠です。医療現場で働く看護師にとっても、患者に適切な薬物治療を提供するために、この知識は非常に重要です。
下記の記事で、『ADMEの基礎』、『薬物動態学とは』について簡単に触れていますので、気になる方はそちらも参考にして下さい。↓↓

ADMEとは?
薬物動態(ADME)は、薬が体内でどのように吸収(Absorption)され、分布(Distribution)し、代謝(Metabolism)され、そして排泄(Excretion)されるかを示すプロセスです。この一連の流れが、薬の作用機序や副作用、そして治療効果に直接関わります。
1.吸収(Absorption):
薬がどのように体内に取り込まれるかに影響します。吸収が不十分だと、期待される治療効果が得られない可能性があります。
2.分布(Distribution):
薬が体内のどこに運ばれるかを指します。特定の臓器や組織に集中することで、薬が期待される効果を発揮しますが、同時に他の部位で副作用を引き起こすこともあります。
3.代謝(Metabolism):
肝臓などで薬が代謝されることで、薬の効果が調整されます。代謝産物が活性を持つ場合もあれば、逆に毒性を持つこともあります。
4.排泄(Excretion):
薬が体外にどのように排泄されるかが、薬の作用時間や副作用に影響します。例えば、排泄が遅れると、体内に薬が蓄積し、副作用が強まる可能性があります。
今回の記事では『ADME』のうち、吸収(Absorption)と分布(Distribution)について詳しく解説していきます。
吸収(Absorption)とは?
薬物動態の「吸収(Absorption)」は、薬が体外から体内にどのように取り込まれるかを示す重要なプロセスです。薬が適切に吸収されなければ、期待する治療効果が得られない可能性があります。ここでは、吸収についてわかりやすく説明します。
吸収の基本的なメカニズム
吸収とは、薬が服用された後、消化管や皮膚、肺などの吸収部位から血液中に入る過程を指します。多くの薬は経口で服用されるため、消化管からの吸収が特に重要です。薬は小腸の壁を通過し、血流に乗って全身に分布されます。この際、薬の化学構造やサイズ、脂溶性(水に溶けにくく脂肪に溶けやすい性質)が吸収効率に影響を与えます。脂溶性が高い薬は細胞膜を通過しやすく、吸収が早い傾向があります。
薬の吸収に影響を与えるもう一つの要因として、投与経路があります。投与経路は薬を体内に導入する方法を指し、経口、舌下、直腸内、経皮、注射、吸入など様々な投与経路があります。
それぞれの投与経路について詳しく解説していきます。
経口投与
薬を口から飲む方法です。錠剤、カプセル、液体などがあり、最も一般的です。
メリット
- 簡単で患者が自分で服用できる。
- 錠剤やカプセル、液体など選択肢が豊富。
- 非侵襲的で、痛みがない。
デメリット
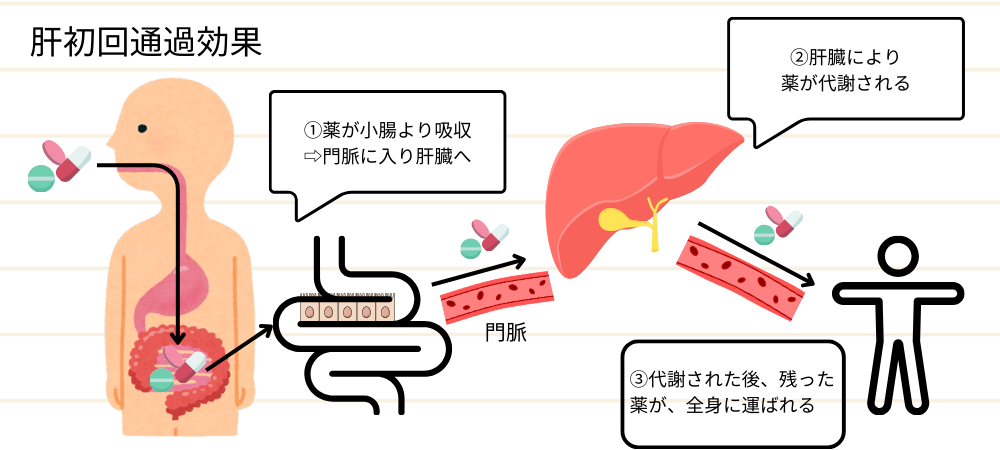
- 『初回通過効果』があるため、薬の効果が減少することがある。
- 消化酵素や胃酸で薬が分解される可能性がある。
- 吐き気や消化器症状がある患者には適さない。
- 効果が現れるまで時間がかかる。

『初回通過効果』とは何かわかりますか?この『初回通過効果』は吸収を勉強する上でとても大事な内容となるためここで少し勉強しましょう!

舌下投与
舌の下に薬を置いて溶かし、直接血液に吸収させます。





舌下投与については、『薬の剤形:外用剤』で説明した
、『舌下錠』を使用するときの投与方法です。
メリット
- 舌の下で薬が直接吸収され、初回通過効果を避けられる。
- 血流にすぐに入り、効果が早く現れる。
- 経口薬が使えない場合にも有効(例: 吐き気や嘔吐がある患者さん)。
デメリット
- 舌下に置く薬が苦かったり、不快に感じることがある。
- すべての薬が舌下投与に適しているわけではない。
- 患者が正しく薬を使用しないと吸収が不十分になる。(飲み込んでしまうと効果が発揮されない薬もある)



『舌下投与』では、舌の下の薄い粘膜を通して薬が速やかに毛細血管に吸収されるため、小腸から吸収され門脈を通って肝臓で代謝を受ける『初回通過効果』を回避することができます。
直腸内投与
肛門から座薬を挿入し、直腸で薬を吸収させる方法です。
メリット
- 経口での投与が難しい患者さん(嘔吐、意識不明、嚥下困難など)に適している。
- 直腸下部から吸収された薬剤は初回通過効果を避けられる。
- 肛門や直腸からの吸収が比較的早い。
デメリット
- 患者にとって不快感がある場合が多い。
- 吸収が不安定で、効果が一定でないことがある。
- 長期間の使用は粘膜に刺激を与える可能性がある。



直腸下部から吸収される『坐薬』も『舌下投与』と同じく、薬の吸収が小腸からではないため、初回通過効果を回避することができます。
直腸内投与が適している患者さん:
直腸内投与で使用される坐薬は、嚥下機能が低下した高齢者や、嚥下機能が発達していない小児など、経口投与が困難な患者さんに対して選択されることが多いです。
ただし、即効性が高いため、急激な効果の発現や思わぬ副作用の発生には注意が必要です。
経皮投与(皮膚投与)
貼り薬やパッチを皮膚に貼って、薬を皮膚から吸収させます。
メリット
- 薬が皮膚を通じてゆっくりと吸収され、長時間にわたって安定した効果を発揮。
- 胃腸を通過しないため、消化器症状がある患者さんにも使用可能。
- 1日1回や数日に1回の貼り替えで済むため、患者さんの負担が少ない。
デメリット
- 吸収できる薬の種類や量に限りがある。
- 皮膚にかぶれや刺激を引き起こす場合がある。
- 効果が現れるまでに時間がかかることがある。



『経皮投与』の代表的な薬剤として、貼付剤があります。貼付剤の詳しい説明については、『薬の剤形:外用剤』を参考にして下さい。
注射投与
薬を直接血液や筋肉、皮下に注射する方法です。
メリット
- 薬が直接血液に入るため、効果が早く現れる。
- 消化器系を通過しないため、初回通過効果を避けられる。
- 注射の種類によっては、薬を長時間にわたって体内に留めることができる(例: 筋肉注射や皮下注射)。
デメリット
- 痛みや不快感が伴う。
- 感染リスクがあるため、無菌技術が必要。
- 患者が自分で投与するのは難しい場合がある。



『注射投与』の詳しい投与方法については『薬の剤形:注射剤』で詳しく解説しているので、ぜひ参考にして下さい。
吸収に影響を与える因子
吸収に影響を与える因子として、『初回通過効果』『バイオアベイラビリティ』『細胞膜透過』の3つが重要です。『初回通過効果』については経口投与で解説したので、『バイオアベイラビリティ』と『細胞膜透過』について簡単に説明します。
バイオアベイラビリティ(生物学的利用能)
バイオアベイラビリティとは、服用した薬のうち、実際に血液中に入って作用を発揮する割合のことです。例えば、経口薬は全てが体に効くわけではなく、一部が分解されるため、体内で利用できる薬の量が減ってしまいます。これを理解することで、薬の効果がどのくらい期待できるかを知ることができます。
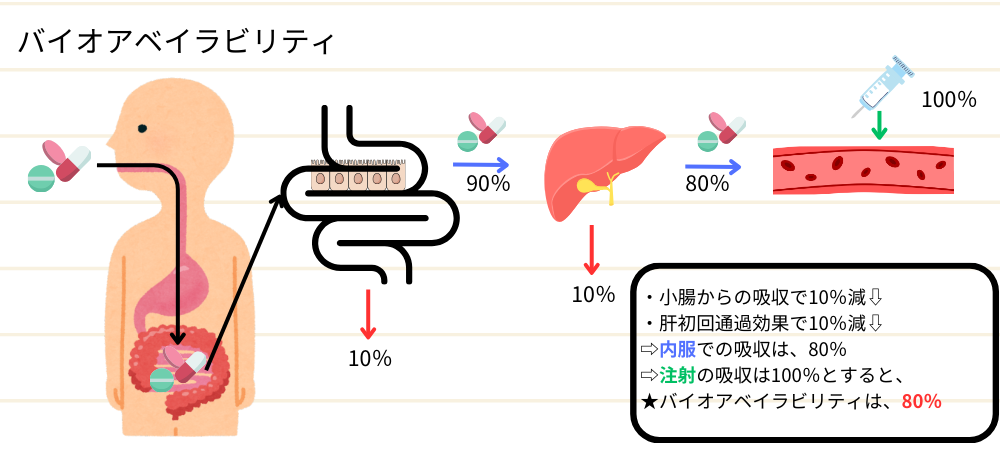




バイオアベイラビリティが100%に近いほど、その投与方法で薬が血中に効果的に吸収されていることやね。
細胞膜透過
薬が体内で効果を発揮するためには、細胞膜を通過して細胞の中に入らなければなりません。細胞膜を通過するためには、薬が脂溶性(油に溶ける性質)がある程度必要です。薬が細胞膜を通り抜ける能力は、薬の吸収に大きく影響を与えるため、この点を理解することが大切です。これには受動輸送と能動輸送の2つの主要なメカニズムがあります。それぞれについて詳しく説明します。
受動輸送
受動輸送は、エネルギーを使わずに物質が細胞膜を通過する方法です。この方法は、濃度の高い場所から低い場所へ自然に移動します。受動輸送にはいくつかのタイプがあります。
- 単純拡散: 脂溶性の薬物や小さな分子は、細胞膜の脂質二重層を直接通過します。エネルギーは不要で、濃度差に従って拡散します。
- 促進拡散: 水溶性の物質や大きな分子は、細胞膜にある特殊なタンパク質(輸送体)を使って移動します。この場合もエネルギーは不要ですが、濃度差に従って輸送されます。
能動輸送
能動輸送は、エネルギー(ATP)を使って物質を細胞膜の反対側に運ぶ方法です。ここでは、濃度差に逆らって、低濃度の場所から高濃度の場所へ物質が移動します。
- ポンプ輸送: 細胞膜に存在する特殊な「ポンプ」タンパク質がエネルギーを使って物質を移動させます。
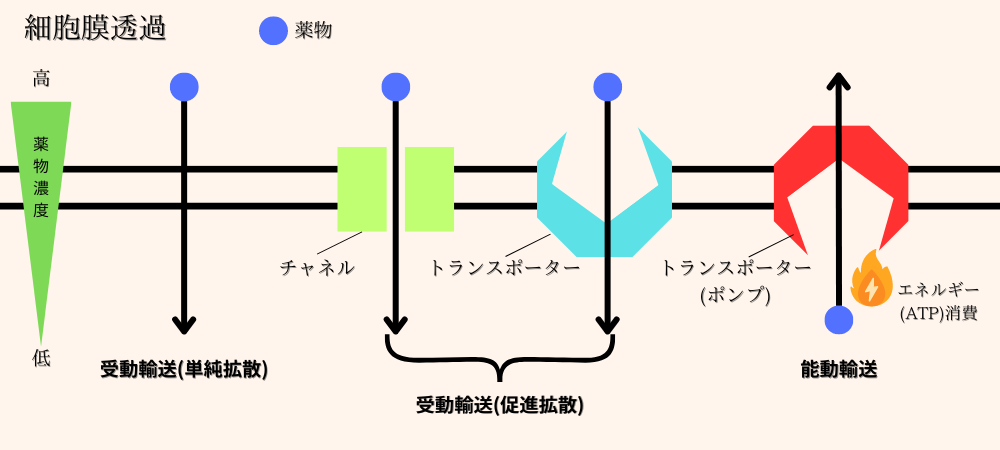

受動輸送は、エネルギーを使わず、濃度の高い場所から低い場所へ物質が移動します。単純拡散や促進拡散がこれに当たります。
能動輸送は、エネルギーを使い、濃度差に逆らって物質を移動させます。ナトリウム-カリウムポンプのようなポンプ輸送が代表例です。
薬が細胞膜を通過する際、これらのメカニズムを理解することで、どのように吸収や効果が現れるのかが分かりやすくなります。
分布(Distribution)
薬物動態の「分布(Distribution)」は、薬が体内に吸収された後、血液を通じて全身の組織や臓器に運ばれていく過程のことです。分布に影響を与える要因と、なぜ分布が重要かについて詳しく説明します。
分布の基本的な流れ
薬が血中に入ると、血流に乗って全身に運ばれますが、すべての薬が同じように分布されるわけではありません。薬は特定の臓器や組織に行きやすい場合もあれば、そうでない場合もあります。
分布に影響を与える因子
血流量: 薬が分布されるスピードは、組織への血液の流れに依存します。血流が多い場所(脳、肝臓、腎臓など)では、薬が早く分布しますが、血流が少ない組織(脂肪、骨)では薬がゆっくりと到達します。
薬の性質: 脂溶性の薬は、脂肪組織に溶け込みやすく、脂肪に多く蓄積されます。一方、水溶性の薬は、血液や組織液に溶け込みやすいです。
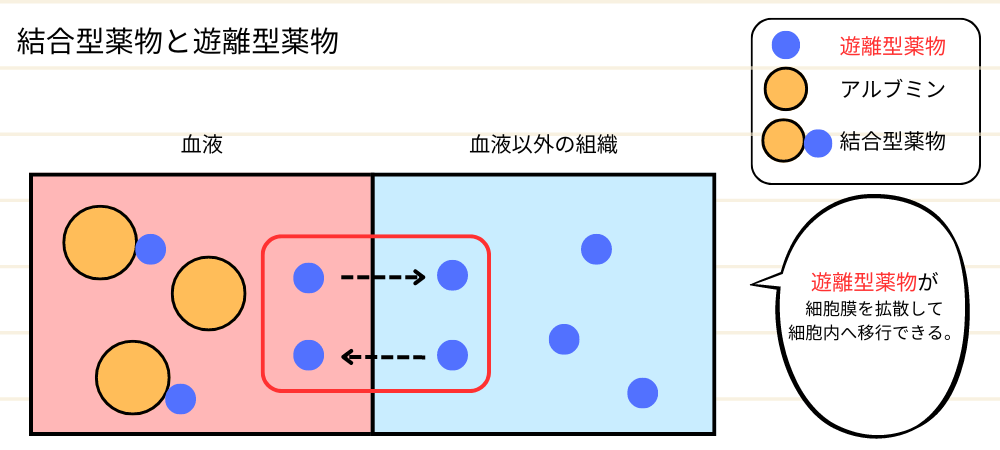
血漿タンパク結合: 薬は血液中のタンパク質(主にアルブミン)と結合することがあります。この結合した薬は、効果を発揮せず、血液中で「保管」されるような状態になります。薬がタンパク質から解離してはじめて、細胞に届いて効果を発揮します。
血液脳関門(Blood-Brain Barrier, BBB): 脳には、血液から有害物質が入りにくくする「関門」があります。薬が脳に到達するためには、この関門を通過しなければならず、多くの薬は通過できません。ただし、脂溶性の薬は脳に入りやすいです。
結合型薬物と遊離型薬物の違い
結合型薬物: 血液中のタンパク質(特にアルブミン)に結合している薬です。この形では薬は効果を発揮しません。結合型薬物は「保管されている」ような状態で、いつでも使えるわけではありません。
遊離型薬物: 血液中でアルブミンなどのタンパク質に結合していない薬です。この形の薬だけが、細胞や組織に入って効果を発揮します。遊離型薬物は「自由に働ける」状態です。

まとめ
薬の吸収と分布を理解することは、薬物の効果や安全性を最適化するために必要不可欠です。看護の現場では、薬がどのように吸収され、全身に分布するかを理解し、患者さんの状態に応じた適切なケアを提供するために役立てることができます。
ADMEのうち、代謝と排泄についても詳しく解説していく予定ですので、楽しみにしていて下さい。





